医脉通编译整理,未经允许,请勿转载。
神经内分泌肿瘤(neuroendocrine tumor,NET)是来源于神经内分泌系统的一种肿瘤,肝脏的此类肿瘤在临床上比较少见,原发性肝脏神经内分泌肿瘤(PHNEN)更为少见,临床症状及影像学检查上缺乏特异性,而又由于NET具有同源性,所以与肝脏转移性的NET在病理学及血清特异标志物的检测方面也缺乏特异性.因此必须结合多方面的检查手段,排除有肝外原发灶的存在才能诊断。
病例1
患者女,61岁。无明显诱因上腹部疼痛1周入院。患者既往无肝硬化及肝炎病史,辅助检查无明显异常,肿瘤标记甲胎蛋白(alpha-fetoprotein,AFP)、癌胚抗原(carcinoembryonic antigen,CEA)及CA19-9 均在正常范围。
入院后行CT及MRI检查(图1)。CT示:肝脏右后叶占位,内见囊变坏死,边缘尚清;增强后动脉期实性部分中度强化,CT值为95 HU,门静脉期强化程度减低,CT值为78 HU。MRI 示:肝脏右后叶占位,边界清晰,邻近肝包膜凹陷,肿块呈TIWI低信号,T2WI高信号,中心见长T1长T2坏死信号,增强扫描动脉期明显强化,门静脉期信号减低,延迟期强化程度持续下降。术中见患者肝门区及肝十二指肠韧带明显肿大淋巴结,肝脏右叶Ⅶ段扪及一约5 cm×4 cm×4cm 大小肿块,边界不清。肿瘤侵犯部分右侧膈肌脚。病理结果示:(右肝)神经内分泌肿瘤,核分裂象35/10 HPF,Ki-67(+)25%,符合G3分级。免疫组织化学:AE1/AE3(+),CK19(+),Syn(+), CgA(+),MUC-1(+),Ki-67(+)25%。
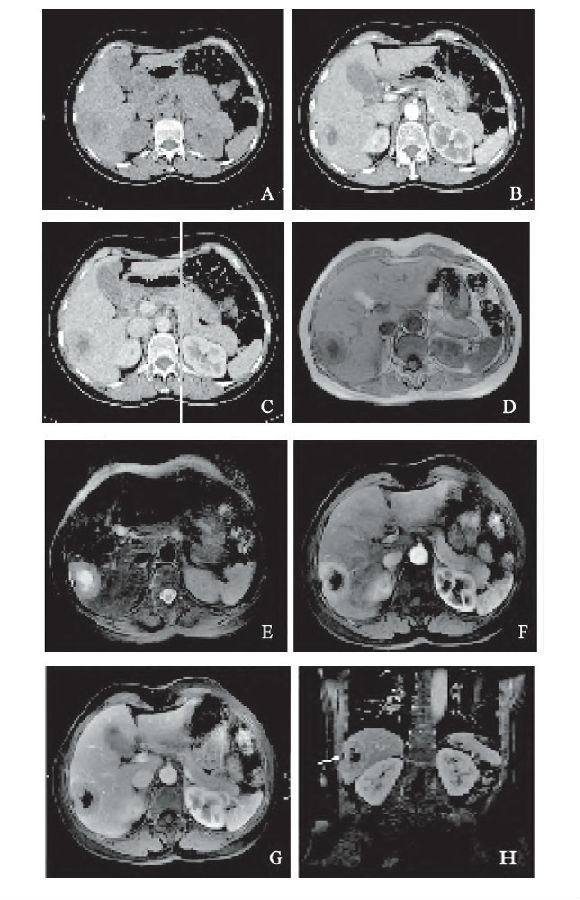
图1 病例1患者影像学检查表现
病例2
患者女,63岁。无明显诱因右上腹隐痛不适2周入院。患者既往无肝硬化及肝炎病史,肝功能检查示碱性磷酸酶、谷丙转氨酶轻度升高,谷氨酰转肽酶明显升高,余辅助检查未见明显异常,肿瘤标记 AFP、CEA及CA19-9均在正常范围。
入院后行CT检查(图2)。CT示:肝右叶及左内叶近肝门处不规则低密度肿块,边界不清,最大径约84 mm×93 mm,增强后动脉期轻度强化,CT值为71 HU,门静脉期强化程度减退,CT值为53 HU。胆囊壁轻度不规则增厚。术中探查:肝脏右叶Ⅳ、Ⅶ段扪及一约7 cm× 8 cm×7 cm大小肿块,质硬,边界不清,周围有数枚卫星灶,侵犯胆囊。胆囊迂曲,胀大,胆囊壁增厚。胆总管直径约1.0 cm,其内未扪及明显肿块或结节。病理结果示:右中肝、尾状叶肝、胆囊神经内分泌癌,G3。12p淋巴结见癌转移 (1/1)。免疫组织化学:瘤细胞Syn(+),CgA(+), AFP(+/-),S100(+),CK7(+),Ki-67(+)约50%。
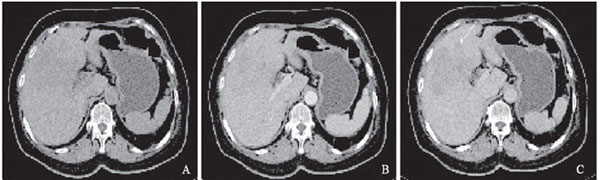
图2 病例2患者影像学检查表现
总结
原发性肝脏神经内分泌肿瘤是一组高度异质性肿瘤,临床表现无特异性,多不伴有肝炎病史,病理学检查是确诊本病的主要依据,免疫组化指标如CgA、Syn等具有高度敏感性和特异性,同时需要排除其他部位肿瘤转移至肝脏。
组织病理学特征
肝脏神经内分泌肿瘤组织可呈小梁状、带状、实性瘤巢、腺泡状、管状; 肿瘤细胞较小, 胞质少, 细胞核呈圆形或卵圆形, 核质比例大, 核染色深, 核分裂象多见, Ki-67指数明显增高; 病灶内可见神经内分泌颗粒; 免疫组织化学嗜铬粒蛋白(CgA)、神经特异性烯醇 (NSE)、Syn呈阳性。
鉴别诊断
影像学检查具有一定的特征性,需要与其他肝脏肿瘤进行鉴别诊断。
①原发性肝细胞癌:当PHNEC表现为单发肿块且强化较明显时,与原发性肝细胞癌较难鉴别。但肝细胞癌患者往往有慢性肝炎或肝硬化病史,AFP水平升高,CT增强扫描动脉期明显强化,门静脉期强化程度迅速下降,呈“快进快出”。而PHNEC多无肝硬化或肝炎病史,AFP多正常,增强扫描门静脉期强化程度下降。
②原发性胆管细胞性肝癌:当PHNEC表现为轻度强化肿块伴囊变坏死时,需与原发性胆管细胞性肝癌相鉴别。原发性胆管细胞性肝癌在CT多表现为伴有病灶内外胆管扩张,门静脉期及延迟期持续强化,与PHNEC表现不同。
③肝转移瘤:当PHNEC表现为肝内多发肿瘤时,应与肝转移瘤相鉴别。肝转移瘤多表现为肝内多发病灶,增强扫描呈环形强化,可出现“牛眼征”,且有原发肿瘤病史。
由于PHNEC的临床表现不典型,且早期易发生肝内和淋巴结转移,因此早期诊断和治疗对提高生存率有较大帮助。手术切除是目前 PHNEC的首选疗法,其预后与肿瘤的可切除性有关。术前或术后的综合治疗如化疗、肝动脉化疗栓塞和射频消融等对提高生存率有一定帮助。
参考文献
1、肝脏原发性神经内分泌肿瘤的研究现状,世界华人消化杂志,2013,21(11): 984-989
2.原发性肝脏神经内分泌肿瘤13例临床病理分析,中华肿瘤防治杂志,2016,23(16):1115-1119
3.肝脏原发性神经内分泌癌的影像学表现,肿瘤影像学,2015,24(1):59-62
